Onicomicosis: hongos en las uñas de los pies
Resumen del contenido

Dra. Eva Ormaechea
Blog Salud MAPFRE es un blog referente en el mundo de la medicina gracias a que todos sus contenidos están escritos por médicos especializados.
Los años de experiencia de MAPFRE en el sector nos avalan como fuente de información veraz y práctica, ayudándote en tus cuestiones sobre la salud del cuerpo y la mente.
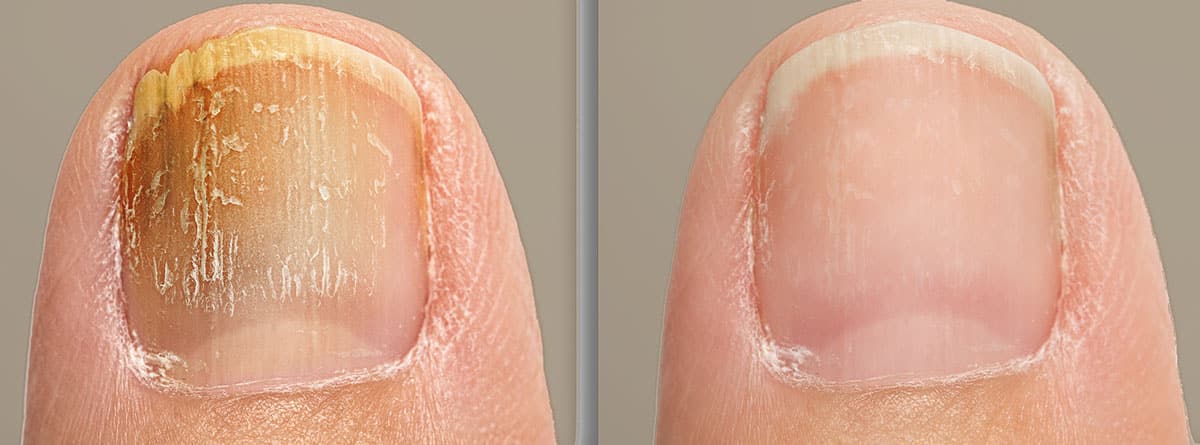
La onicomicosis se considera la enfermedad ungueal más común (se calcula que afecta a un 10% de la población) y aunque puede aparecer a cualquier edad, es muy infrecuente en la infancia y tiene una mayor prevalencia (50%) en personas mayores de 70 años.
¿Qué causas tiene la onicomicosis?
Las onicomicosis se deben principalmente a una infección por hongos dermatofitos (como Trichophyton rubrum, el más común). Suelen penetrar en la uña a través de pequeñas erosiones, afectando inicialmente a la superficie y, con el tiempo, se extienden a la totalidad de la uña, incluida la matriz. Sobre todo afectan a las uñas de los pies y pueden acompañarse de micosis cutáneas.
Otras posibles onicomicosis son debidas a levaduras (Candida spp), más a menudo en las uñas de las manos, y cursan también con dolor, enrojecimiento y supuración en la zona.
También pueden deberse a hongos no dermatofíticos (mucho más infrecuente), siendo similares a las producidas por dermatofitos y afectan tanto a manos como pies.
Se consideran factores que favorecen las onicomicosis: la humedad, el calor, los traumatismos o las heridas, el uso de calzado inadecuado, así como las enfermedades dermatológicas o de otra índole (comorbilidades como la diabetes).
¿Cómo se manifiesta?
La onicomicosis se manifiesta con decoloración de la uña o coloración amarillenta/parduzca, engrosamiento (hiperqueratosis), uña frágil (onicolisis) y acumulación subungueal de escamas. También puede aparecer dolor y enrojecimiento. Muchas veces se asocia a pie de atleta (micosis cutánea).
¿Cómo se realiza el diagnóstico?
El diagnóstico se basa en la inspección visual y una serie de pruebas adicionales. Es importante confirmar el diagnóstico diferenciándola de otras enfermedades similares como la psoriasis ungueal, una dermatitis crónica o el liquen plano.
Las pruebas diagnósticas incluyen:
- Inspección visual.
- Dermatoscopia (visión de la lesión con una lupa específica): suele ser útil para el diagnóstico diferencial con otras enfermedades, pero requiere confirmación.
- Examen directo con hidróxido de potasio (KOH): opción más común, pero su sensibilidad es limitada.
- Cultivo micológico, aunque más preciso, es costoso y tarda varias semanas en obtenerse el resultado.
- PCR: identifica el hongo de manera muy específica, pero tiene una disponibilidad limitada.
- Histopatología: biopsia con estudio del tejido que permite diferenciarlo de otras enfermedades.
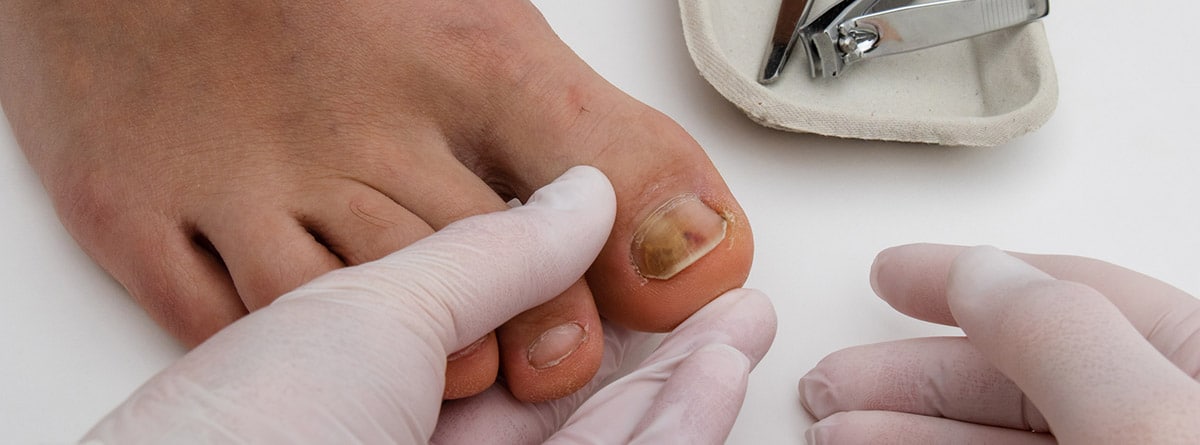
¿Cuáles son los tratamientos disponibles?
La onicomicosis no desaparece por sí sola, y su tratamiento presenta desafíos debido a la naturaleza arraigada del hongo en la uña.
El tratamiento de la onicomicosis puede ser tanto tópico como sistémico (oral), y la elección depende del tipo y gravedad de la infección. Es fundamental confirmar el diagnóstico antes de iniciar el tratamiento. La adherencia al tratamiento tópico puede ser un desafío debido a la duración del tratamiento.
Las opciones terapéuticas incluyen:
- Tratamiento tópico: adecuado en infecciones leves o moderadas. Se basa en el uso de barnices o lacas de uñas antifúngicas. Aunque presenta menor riesgo de efectos adversos, requiere un uso constante durante semanas o meses (seis meses para las manos y hasta 12 para los pies) por lo que hay problemas de adherencia al tratamiento.
- Tratamiento sistémico: antifúngicos orales, como terbinafina, itraconazol y fluconazol, se indican en casos de infecciones más extensas y graves. La elección depende de diversos factores, incluyendo el tipo y la gravedad de la infección, así como la salud general del paciente. La duración del tratamiento puede variar entre 6-12 semanas.
- Tratamiento combinado: la combinación de terapias tópicas y sistémicas puede mejorar la eficacia y prevenir resistencias antifúngicas.
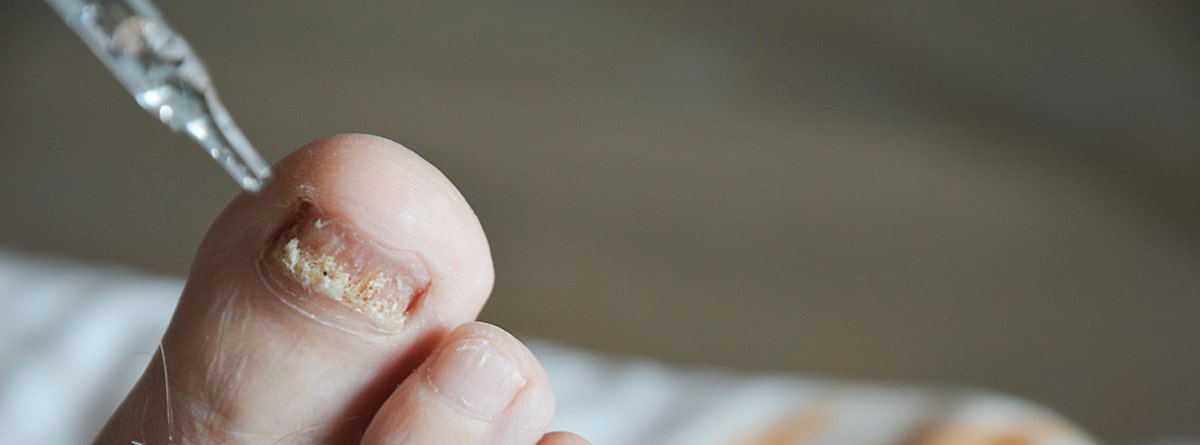
Medidas preventivas
La prevención implica medidas de higiene adecuadas y controlar los factores de riesgo. Para prevenir la recurrencia se recomienda el uso de calzado no oclusivo, mantener los pies secos, tratar tinea pedis si está presente, y considerar terapias antifúngicas tópicas de mantenimiento en pacientes de alto riesgo.
La onicomicosis no sólo afecta a la estética de las uñas. En casos graves, puede afectar a la marcha, limitando las actividades diarias y generando molestias, dolor y deformidades ungueales.
La falta de tratamiento puede derivar en la propagación del hongo a otras uñas y aumentar el riesgo de infecciones secundarias, especialmente en aquellas personas con sistemas inmunológicos comprometidos.
Es importante acudir al dermatólogo o podólogo en cuanto veamos cualquier alteración en las uñas de los pies. Los seguros de MAPFRE Salud disponen de un amplio cuadro de especialistas que te podrán prescribir el mejor tratamiento. La cobertura de podología comprende los tratamientos podológicos de la patología del pie, en lo referente a tumores superficiales benignos y/o las patologías de las uñas. Se incluyen también en esta cobertura los tratamientos quirúrgicos ambulatorios exclusivamente de la uña encarnada y/o de los tumores superficiales benignos del pie. Únicamente los tratamientos de quiropodia tendrán un límite de 4 sesiones por Asegurado y año.
Lo que debes saber…
- La onicomicosis se manifiesta con decoloración de la uña o coloración amarillenta/parduzca, engrosamiento (hiperqueratosis), uña frágil (onicolisis) y acumulación subungueal de escamas. También puede aparecer dolor y enrojecimiento.
- Es importante confirmar el diagnóstico diferenciándola de otras enfermedades similares como la psoriasis ungueal, una dermatitis crónica o el liquen plano.
- El tratamiento de la onicomicosis puede ser tanto tópico como sistémico (oral), y la elección depende del tipo y gravedad de la infección. Es fundamental confirmar el diagnóstico antes de iniciar el tratamiento.




Comentarios (0)